 Liebe BLOG-Leserinnen und -leser, liebe PEAK Kundinnen und -kunden,
Liebe BLOG-Leserinnen und -leser, liebe PEAK Kundinnen und -kunden,
heute möchte ich mich ein zweites Mal mit dem Thema Schilddrüsenhormone befassen.
In Teil 1 über die Schilddrüse und Schilddrüsenhormone habe ich allgemeine Informationen zur Schilddrüse gegeben. Zudem habe ich versucht, den Zusammenhang zwischen der Schilddrüse, Jod und der Entstehung eines jodmangelbedingten Kropfes herzustellen.
Heute möchte ich mich mit den klassischen Funktionsstörungen der Schilddrüse befassen und Informationen über deren Ursachen, Diagnose, Symptome und Behandlung geben. Relevant für die Praxis, werde ich im Anschluss den Zusammenhang der Schilddrüsenfunktion und der Entstehung von Adipositas erläutern. Außerdem werde ich den Umgang mit Sport bei einer bestehenden Schilddrüsenfunktionsstörung thematisieren. Letztlich gebe ich zum Abschluss noch einige Randinformationen zum Thema Schilddrüsenhormone in Verbindung mit Doping.
Ich wünsche allen Lesern viel Spaß bei meinen Ausführungen.
Schilddrüsenfunktionsstörungen
Schilddrüsenüberfunktion
Wenn die Schilddrüse zu viele ihrer Hormone produziert, kommt es zu einer Überschwemmung des Körpers und somit zur Entstehung des Krankheitsbildes Hyperthyreose (Schilddrüsenüberfunktion).
Ursachen
95% der Hyperthyreosen entstehen ursächlich aus einer Autonomie oder der sog. Morbus Basedow Erkrankung.
Autonomie (heiße Knoten)
Unter Autonomie werden Schilddrüsenzellen bezeichnet, die sich der natürlichen Regulation entziehen und ungehemmt Hormone produzieren. In Teil1 wurden diese Zellen bereits als heiße Knoten bezeichnet. Diese entstehen meist über die Ausbildung eines Kropfes. Die Autonomie tritt entweder als einzelner Knoten (autonomes Adenom), in Form von mehreren Knoten (multilokuläre Autonomie) oder als verstreute Zellhaufen (disseminierte Autonomie) auf.
Hauptursache der Autonomie ist ein langfristiger Jodmangel.
Basedow’sche Erkrankung (Morbus Basedow)
Bei dieser Autoimmunerkrankung bilden wir Antikörper gegen die eigene Schilddrüse. Die Antikörper docken an die TSH-Rezeptoren der Schilddrüse an, stimulieren diese und regen sie so zur vermehrten Hormonproduktion an. Die Folge daraus ist eine Überfunktion. Neben der Schilddrüse sind meist auch das Gewebe der Augenhöhle (endokrine Orbitopathie) und das Gewebe an der Haut des Unterschenkels (prätibiales Myxödem) betroffen.
Seltene Hyperthyreose-Ursachen
Auch eine Schilddrüsenentzündung (Thyreoiditis) kann durch Follikelzerstörung vorübergehend eine Hyperthyreose verursachen. Es kommt zur Freisetzung von gespeichertem Schilddrüsenhormon.
Bei einer Frühschwangerschaft (im Mutterkuchen) oder über Tumore kann es zu einer Überproduktion an HCG kommen. Auch dies ist ein möglicher Auslöser einer Hyperthyreose. Sehr selten ist die „endokrine Orbitopathie“, bei der es aufgrund erhöhter Produktion von TSH in der Hirnanhangsdrüse zu einem Überschuss an Schilddrüsenhormon kommt.
Interessant:
Eine zu hoch dosierte Schilddrüsenhormon-Therapie führt auch zu Hyperthyreose-Symptomen, die nach Dosiskorrektur jedoch wieder verschwinden.
Jod und Hyperthyreose
Hohe Joddosen verschlechtern eine unbehandelte Hyperthyreose oder lösen bei unterschwelligen Krankheiten (meistens bei Autonomien) eine Hyperthyreose erst aus.
Vor der Gabe hoher Jodmengen ist eine Schilddrüsenuntersuchung notwendig!
ABER: Normale Jodmengen aus der Nahrung sind auch bei Hyperthyreose unbedenklich!
Beschwerden und Befunde
Allgemeine Beschwerden einer Hyperthyreose sind Unruhe, erhöhte Reizbarkeit, Konzentrationsschwäche, Nachlassen der Leistungsfähigkeit, Muskelschwäche und Muskelschmerz, Myopathie (Spannungsgefühl der Muskulatur). Schlafstörungen, Gewichtsverlust (bei gleichzeitig gesteigertem Appetit), Schwitzen, Wärmeunverträglichkeit, Haarausfall und Herzrasen.
Der Puls schlägt schnell, überall im Körper und unregelmäßig. Der Blutdruck ist leicht erhöht. Manchmal kommt es zu Problemen mit den Augen. Leichte Knöchel- oder Unterschenkelschwellungen (Ödeme) sind möglich. Es kommt zu Durchfällen und häufigen Darmentleerungen. Die Libido und Potenz ist vermindert. Sehr selten ist bei Männern das Auftreten einer Gynäkomastie durch ein Überaufkommen an Östrogen.
Durch die Vergrößerung der Schilddrüse kann es zur Ausbildung eines Kropfes kommen, der aber selten mit weitern Begleitbeschwerden verbunden ist. In einzelnen Fällen kann es zu Schluckbeschwerden oder Luftnot kommen.
Ein Kropf kann neben Jodmangel auch unter Hyperthyreose entstehen. Hier ist die Ursache der Vergrößerung jedoch die Mehrleistung der Schilddrüse!
Symptome, welche die Augen betreffen, kommen nur bei Morbus Basedow vor und sind Ausdruck des Autoimmunprozesses. Es kommt zu Tränenfluss, Lichtscheu, Rötung der Bindehaut, einem Hervortreten der Augen oder Sehstörungen.
Hyperthyreose und höheres Lebensalter
Im Alter hat man Probleme damit eine Hyperthyreose zu diagnostizieren, da sich die Symptome oft mit üblichen Symptomen des „älter werden“ überschneiden.
Hyperthyreote Krise
Der Begriff betitelt eine hochgradige Steigerung der Hyperthyreose-Symptomatik im Sinne einer Schilddrüsenhormonvergiftung. Diese kann im Extremfall sogar zu Bewusstlosigkeit führen (thyreotoxisches Koma).
Diagnostik
Blutbild
Die Funktionalität der Schilddrüse wird über Hormonuntersuchungen im Blut festgestellt. Grundlage zum Nachweis einer Hyperthyreose ist die Bestimmung des TSH-Werts. Bei einem normalen TSH-Wert kann eine Hyperthyreose so gut wie ausgeschlossen werden (es existieren nur sehr seltene Ausnahmen). Bei einer Hyperthyreose sind die Werte an TSH zu gering.
Grund:
Das Gehirn bekommt eine Überproduktion bzw. das Überaufkommen signalisiert und stellt die Produktion und Aussendung von TSH ein.
Da zu wenig TSH jedoch auch andere Ursachen haben kann, muss für die Diagnose einer Hyperthyreose zusätzlich eine Erhöhung bei Thyroxin (T4)-und/oder Trijodthyronin (T3) vorhanden sein.
Behandlung
Da Morbus Basedow eine Autoimmunerkrankung ist, neigt diese zur Selbstheilung (Remission). Unterstützend kann eine medikamentöse Therapie erfolgen (thyreostatische Langzeittherapie). Die Erfolgsaussichten für eine Heilung liegen bei 50%. Oftmals kommt es zu Rückfällen.
Medikamentöse Therapie
Hier gibt es Medikamente wie Thiamazol (Synonym: Methimazol) oder Carbimazol (es wird rasch zu Thiamazol umgewandelt) und Propylthiouracil (PTU). Sie alle fallen unter den Begriff Thyreostatika und hemmen dosisabhängig die Schilddrüsenhormonbildung.
Medikamente wie Perchlorat hemmen die Jodaufnahme und sorgen so indirekt für eine Hemmung der Produktion von Schilddrüsenhormon.
Beschwerde lindernd wirken Beta-Rezeptorenblocker oder leichte Beruhigungsmittel.
Radiojodtherapie
Radioaktives Jod wird bevorzugt von den Schilddrüsenzellen aufgenommen, deren Hormonstoffwechsel gesteigert ist. Beim Morbus Basedow sind davon alle Zellen betroffen, bei der Autonomie werden speziell die kranken Teile der Schilddrüse erreicht. Es kommt durch dieses Verfahren zu einer schonenden Beseitigung der Überfunktion sowie zu einer Verkleinerung eines Kropfes. Oftmals findet die Therapie in Kombination mit einem Thyreostatikum statt.
Schwangerschaft
Während einer Schwangerschaft und der Stillperiode kann die Behandlung einer Schilddrüsenüberfunktion mit Schilddrüsenblockern fortgeführt werden. Hier ist jedoch auf den erhöhten Bedarf an Schilddrüsenhormon in Sachen Medikation Rücksicht zu nehmen und ggf. mit einer Dosisangleichung zu reagieren.
Schilddrüsenunterfunktion
Bei einer Schilddrüsenunterfunktion (Hypothyreose) werden in der Schilddrüse zu wenige Schilddrüsenhormone gebildet. Es kommt zu einer Unterversorgung des Körpers. Selten kann es auch zu einer ausreichenden Bildung aber einer Resistenz der Körperzellen kommen (periphere Hormonresistenz).
Ursachen
Angeborene Schilddrüsenunterfunktion
Entwicklungsstörungen am Knochen und Nervensystem bei Neugeborenen sind Anzeichen einer angeborenen Hypothyreose. Meist ist die Schilddrüse nicht vollständig ausgebildet, selten fehlt sie auch völlig oder es kommt zu Störungen bei der Hormonbildung durch Jodfehlverwertung (Dyshormongenese) oder einem ausgeprägten Jodmangel.
In Deutschland sind zur Früherkennung Screenings eines Bluttropfens vom 5-ten Lebenstag des Neugeborenen Pflicht.
Entzündungen der Schilddrüse
Chronisch lymphozytäre Thyreoiditis, Hashimoto-Thyreoiditis
Diese Erkrankungen sind bei den Erwachsenen die häufigsten Ursachen für eine Schilddrüsenunterfunktion. Die Ursache für die Entstehung ist unbekannt. Diskutiert wird die Entstehung durch Virusinfekte oder eine Abschwächung des Immunsystems. Auch hier liegt ein autoimmuner Prozess mit Antikörperbildung (Immunthyreoiditis) gegen Thyreoglobulin (TR-Antikörper) und gegen thyreoidale Peroxydase (TPO-Antkörper) zugrunde.
Bei TR-Antikörpern handelt es sich um Antikörper gegen den TSH-Rezeptor. Sie sind bei einer autoimmunbedingten Schilddrüsenerkrankung im Blut erhöht.
Bei TPO-Antikörpern handelt es sich um Antikörper gegen die Thyreoidale Peroxidase, ein wichtiges Enzym, dass an der Produktion von Schilddrüsenhormon beteiligt ist. Diese Antikörper sind bei autoimmunbedingter Schilddrüsenerkrankung im Blut erhöht
Bei der atrophischen Verlaufsform wird das Schilddrüsengewebe allmählich zerstört.
Bei der hypertrophen Verlaufsform kommt es zu einer Vergrößerung der Schilddrüse (Struma). Die hierfür klassische Erkrankung nennt sich Hashimoto-Thyreoiditis.
Die Ausbildung der Unterfunktion beginnt langsam, der Verlauf ist schleichend!
Im Erwachsenenalter ist die Ursache für eine Schilddrüsenunterfunktion fast immer eine Hashimoto-Thyreoiditis!
Bei der hypertrophischen Verlaufsform kann es zur Ausbildung eines Kropfes kommen!
Vorübergehende Überfunktion der Schilddrüse
Bei einem plötzlichen Eintreten der Hashimoto-Thyreoiditis kann es vorübergehend zu einer Überfunktion der Schilddrüse kommen Es findet eine plötzliche Freisetzung von gespeichertem Schilddrüsenhormon statt. Da die Hormone sich an körpereigene Eiweiße binden bleibt die Hormonkonzentration 4-6 Wochen erhöht.
Es findet hier also keine Neubildung sondern eine vermehrte Ausschüttung von bereits gebildetem Schilddrüsehormon statt.
Langfristige Überdosierung mit Medikamenten (Thyreostatika)
Die dauerhafte Einnahme von Medikamenten, welche die Hormonbildung hemmen, kann auch zu einer Schilddrüsenunterfunktion führen.
Auch eine Röntgenbestrahlung der vorderen Halsregion kann eine Hypothyreose zur Folge haben.
Unterscheidung
Oben genannte Ursachen beziehen sich auf Störungen ausgehend von der Schilddrüse. Die Krankheit wird daher auch primäre Schilddrüsenunterfunktion genannt.
In seltenen Fällen kann auch eine sekundäre Unterfunktion vorliegen. Hier sind übergeordnete oder regulierende Areale wie die Hirnanhangdrüse oder das Zwischenhirn betroffen. Es wird
zu wenig TSH gebildet, welches die Schilddrüse eigentlich zur Bildung von T4 und T3 anregt.
Die meisten Formen einer Schilddrüsenunterfunktion müssen lebenslang behandelt werden!
Wechselwirkungen
Selen
Aktuelle Untersuchungen deuten auf einen positiven Effekt von Selen bei der Verringerung der Autoimmunprozesse gegen die Schilddrüse hin. Eine dauerhafte Verbesserung wurde bislang nicht bestätigt, ist aber möglich.
Radikalfänger
Für eine positive Wirkung ausgehend von Radikalfängern wie Zink fehlt bislang der wissenschaftliche Beweis.
Jod
Große Mengen Jod (über Tabletten) können die Erkrankung verstärken, generell muss Jod jedoch nicht gemieden werden. Das in der normalen Ernährung täglich vorkommende Jod in Fisch, Fleisch oder jodiertem Speisesalz stellt kein Problem dar. Der Konsum von Meeralgen oder der häufige Verzehr von Sushi könnten evtl. zu bedenklich hohen Jodmengen führen.
Sonstige Medikamente
Generell gibt es keine Wechselwirkungen mit anderen Medikamenten, auch nicht mit Kontrazeptiva (Pille).
Schwangerschaft
Besonders in der Schwangerschaft ist es wichtig, die Medikation fortzuführen, da sich der Bedarf hier erhöht. In den meisten Fällen ist eine Dosiserhöhung angezeigt.
Beschwerden und Befunde
Es kommt zu einer Gewichtszunahme. Die Betroffenen neigen zum Frieren. Die Blutfette erhöhen sich. Psychisch ist eine vermehrte Teilnahmslosigkeit, Müdigkeit, Antriebslosigkeit und Gedächtnisschwäche zu erwarten. Depressive Verstimmungen sind möglich.
Die Muskulatur ist geschwächt, Sie neigt zu Versteifung und Schmerzbildung. Das Hautbild ist blass, leicht schuppend und trocken. Die Hautdurchblutung ist schlecht. Das Haarwachstum verlangsamt sich. Haarausfall tritt ein. Das Herzkreislaufsystem läuft auf Sparflamme. Langsamer Puls, niedriger Blutdruck und verkalkte Herzkranzgefäße sind die Folge. Die Verdauung neigt zu Verstopfungen. Auch die Libido und Potenz sind davon betroffen und gehemmt.
Diagnostik
Wie auch bei der Überfunktion besteht besonders bei älteren Personen ein Problem darin, die Unterfunktion zu erkennen, da sich die Symptome leicht mit den normalen Symptomen des „älter werden“ verwechseln lassen.
Auch bei der Unterfunktion der Schilddrüse werden Hormonuntersuchungen im Blut durchgeführt. Die primäre Schilddrüsenunterfunktion zeigt erniedrigte T4 und T3 Werte bei gleichzeitig erhöhten Werten des Hirnanhangdrüsenhormons TSH. Bei einer latenten (versteckten) Unterfunktion sind die Werte T3 und T4 normal aber der Wert TSH ist erhöht.
Bei der seltenen sekundären oder tertiären Schilddrüsenunterfunktion sind sowohl die Werte T4 und T3 als auch TSH erniedrigt.
Eine andere Möglichkeit der Diagnose ist die Bestimmung von Antikörpern gegen das Schilddrüsengewebe im Blut (TG-Antikörper, TPO-Antikörper). Sie sind bei einer chronischen Entzündung der Schilddrüse in der Regel stark erhöht.
Anbei eine Aufstellung über Möglichkeiten zur Schilddrüsendiagnostik:

Darstellung Möglichkeiten Schilddrüsendiagnostik
Behandlung - Hormonersatztherapie
Bei der Behandlung geht es darum, dass fehlende Schilddrüsenhormon über die Einnahme von Medikamenten exogen (von außen) zuzuführen. Meistens ist die Einnahme lebenslang und ohne Unterbrechung notwendig. Entscheidend ist die konsequente dauerhafte Einnahme durch den Patienten und die regelmäßige Kontrolle der richtigen Medikation durch den Arzt.
Der Bedarf an Schilddrüsenhormonen ist von Mensch zu Mensch verschieden.
T4 und T3
Ein Großteil (80-90%) des Schilddrüsenhormons kommt als Levothyroxin/T4 (ein Molekül mit vier Jodatomen) im Blut vor. Es handelt sich hierbei um die Speicherform des Schilddrüsenhormons. Unsere Körperzellen entnehmen dem Vorrat aus dem Blut genau die Menge an T4, die gerade benötigt wird.
Innerhalb der Schilddrüsenzelle findet die Umwandlung von T4 in das eigentlich aktive T3 statt. Diese Umwandlung ist in allen Körperzellen möglich. Die restliche Menge an Schilddrüsenhormon (10-20%) wird von der Schilddrüse direkt als aktives Trijodthyronin/T3 (ein Molekül mit drei Jodatomen) freigesetzt.
Da die Umwandlung von T4 in T3 bedarfsgerecht stattfindet, ist eine Gabe von T4 eigentlich ausreichend und stellt auch NOCH die Standarttherapie dar.
Neuere Untersuchungen zeigen jedoch, dass sich bei einigen Patienten durchaus Vorteile bei einer kombinierten Zufuhr von T4 und T3 einstellen. Die Personen fühlen sich wohler und sind morgens frischer. Die Kombinationstherapie kann auch sinnvoll sein, wenn dauerhaft Konzentrationsschwierigkeiten, Müdigkeit, traurige Stimmung und eine übermäßige Gewichtszunahme unter einer reinen Behandlung mit T4 eintreten. Mögliche Gründe sind eine veränderte Rhythmik des Hormonaufkommens oder das veränderte Hormonverhältnis im Körper bei der ausschließlichen Gabe von T4.
Dosierung und Einnahme
Der Hormonbedarf ist sehr unterschiedlich. Die richtige Dosierung hängt nicht nur von den Schilddrüsenwerten im Blut ab, sondern auch vom Befinden des Betroffenen. Es ist durchaus möglich, dass sich Betroffene trotz guter Blutwerte unwohl fühlen. Die Einstellung auf die richtige Dosierung und Kombination kann daher einige Zeit in Anspruch nehmen.
Die gängige Tagesdosis liegt bei 100 und 200 μg L-Thyroxin (T4) oder 2µg T4 pro kg Körpergewicht. Bei jungen Patienten kann die volle Konzentration innerhalb kurzer Zeit verabreicht werden. Bei älteren Personen sollte mit 25-50 μg T4 begonnen und in 4-wöchigen Abständen bis zur Erhaltungsdosis gesteigert werden.
Im Regelfall wird das mit dem Körper identische T4 eine halbe Stunde vor dem Frühstück eingenommen, um eine vollständige Aufnahme im Darm zu gewährleisten. Auch die Einnahme mit andern Medikamenten zusammen sollte nicht erfolgen. Zwischen der Aufnahme von T4 und Calcium muss mindestens 1 Stunde liegen.
Für die Kombinationstherapie gibt es eigene Medikamente, die in der gleichen Art und Weise eingenommen werden.
Wichtig:
Mit dem Alter nimmt der Bedarf an Schilddrüsenhormon ab, in der Schwangerschaft nimmt er zu.
Auch Leistungssport oder anstrengende körperliche Tätigkeit sowie eine Veränderung des Körpergewichts kann den Hormonbedarf verändern.
Patienten mit einer Unterfunktion der Schilddrüse können bei richtig eingestellter regelmäßiger Medikation ein ganz normales Leben führen.
Mögliche Begleiterkrankungen
Selten aber möglich ist die Entstehung weiterer Autoimmunerkrankungen unter der Hashimoto-Thyreoiditis. Am häufigsten ist hier die Weißflekenerkrankung (Vitiligo). Hier gehen Farbstoff bildende Hautzellen verloren und erhöhen die Gefahr für einen Sonnenbrand.
Eine Autoimmunerkrankung kann zu einer schmerzlosen Magenschleimhautentzündung führen, welche unter Umständen einen Vitamin B12 Mangel verursacht, der wiederum zu Blutarmut führen kann (Anämie).
Sehr selten ist die Ausbildung einer Sprue (Glutenunverträglichkleit), Morbus Addison (Nebennierenrindeninsuffizienz) oder Diabetis Typ 1.
Schilddrüsenhormone und Adipositas
Die Hormone der Schilddrüse kontrollieren den Stoffwechsel und steuern so viele Systeme unseres Körpers einschließlich
- der Thermogenese (Wärmeentstehung),
- der Lipogenese (Bildung von Fettsäuren hauptsächlich aus Kohlenhydraten)
- und der Lipolyse (Freisetzung von Fettsäuren aus den Fettdepots).
Sie nehmen dazu Einfluss auf die Expression und die Aktivität verschiedenster Enzyme, die an diesen Stoffwechselwegen beteiligt sind.

Darstellung: Schilddrüse und Stoffwechsel
Überfunktion (Hyperthyreose)
Im Falle einer Überfunktion kommt es zu einer Zunahme der der Thermogenese und einem damit verbundenen Anstieg des Kalorienbedarfs. Auch werden vermehrt Hungersignale ausgesendet, was die Nahrungsaufnahme erhöht. Um den gesteigerten Kalorienbedarf zu decken, wird die Lipolyse angeregt. Die erhöhte Nahrungsaufnahme soll für eine gesteigerte Synthese von Fettgewebes (Lipogenese) sorgen. Ziel des Körpers ist es, das Körpergewicht konstant zu halten.
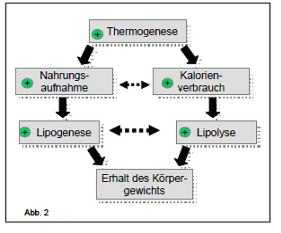
Darstellung Überfunktion
Unterfunktion (Hypothyreose)
Hier senkt sich durch den Mangel an Schilddrüsenhormonen mit der Thermogenese auch der Grundumsatz, was eine Gewichtszunahme bei gleich bleibender Kalorienzufuhr bedeutet.
Im hypothyreoten Zustand ist zudem die Aktivität eines Enzyms herabgesetzt, welches für die Umwandlung von inaktivem T4 in T3 verantwortlich ist, folglich nimmt der T3-Gehalt im Serum ab. Dies führt zu einer Stimulation der Hypophyse, TSH frei zu setzen.
Interessant:
Low Carb Diäten führen über den verminderten Glykogengehalt in der Leber vermutlich zu einem Rückgang des T3 Aufkommens. Man sollte deshalb bei länger andauernden Low Carb Diäten für ein gelegentliches Wiederbefüllen der Glykogenspeicher sorgen, um das T3 Aufkommen wieder zu erhöhen.
Eine Hypothyreose kann zudem Auslöser eines atherogenen Lipidprofils im Serum sein (inkl. erhöhter LDL-Werte).

Darstellung Unterfunktion
Erhöhte TSH-Spiegel
Offensichtlich sind erhöhte TSH-Spiegel bei einer Schilddrüsenunterfunktion auch mit Schuld an einer Gewichtszunahme, indem sie auf das Sättigungshormon Leptin wirken.
Erhöhte TSH-Werte führten zu einer Leptin-vermittelten Gewichtszunahme
Fazit:
Besonders bei einer Schilddrüsenunterfunktion besteht die Gefahr der Ausbildung einer Adipositas
Schilddrüsenhormone und Sport
Bei einer vorliegenden behandlungsbedürftigen Schilddrüsenunterfunktion oder -überfunktion besteht die Gefahr, durch Leistungssport das Herz-Kreislauf-System schnell zu überlasten. Eine Autoimmunerkrankung, als einer der Verursacher der Schilddrüsenkrankheit, bedeutet in Kombination mit dem Sport einen immensen Stressfaktor für den Köper.
Leistungssport in Verbindung mit Hashimoto-Thyreoiditis sollte daher unter ärztlicher Aufsicht erfolgen.
Ausdauersportarten
Im Allgemeinen ist es wichtig, die eigenen Belastungsgrenzen zu respektieren. Schilddrüsenerkrankte müssen oft Leistungseinbußen hinnehmen, wobei es sehr individuelle Krankheitsverläufe gibt. Manche Personen werden durch die Schilddrüsenhormontherapie weitgehend beschwerdefrei, andere haben immer wieder mit Leistungseinbrüchen zu kämpfen.
In jedem Fall ist es sinnvoll, die körperliche Verfassung im Tagesverlauf zu beobachten und Rücksicht darauf zu nehmen. Sporteinheiten können dann so während des Tageshochs ausgeführt werden
Bei anaeroben Belastungen unter einer Sauerstoffschuld erfolgt die Energiebereitstellung hauptsächlich über den Abbau von Glucose. Hier gilt es zu beachten, dass der Kohlenhydratstoffwechsel bei Hashimoto-Thyreoiditis-Patienten gestört ist. Hier gilt es, die geeignete Zusammenstellung der Makronährstoffe herauszufinden. Bewährt hat sich in den meisten Fällen eine ausgewogene Mischkost.
Anpassung der Ernährung!
Wichtig ist auch zu beachten, dass Personen die ihren kompletten Schilddrüsenhormonbedarf exogen zuführen müssen, bei regelmäßiger sportlicher Betätigung unter Umständen höhere Dosierungen aufnehmen müssen, da sich der Bedarf erhöht. Umgekehrt muss die Dosierung bei langen Bewegungspausen möglicherweise reduziert werden, um eine Überfunktionssymptomatik auszuschließen.
Anpassen der Medikation!
Zu beachten ist bei Schilddrüsen-Patienten auch die verstärkte Wetterfühligkeit. Die Schilddrüsenfunktion wird teilweise durch Temperaturveränderungen beeinflusst. Sinnvoll ist es, sofern möglich, eine Trainingseinheit im Bereich von 5°C bis 25°C auszuführen.
Interessant ist auch, dass Sport je nach Art und Ausprägung der Funktionsstörung der Schilddrüse unterschiedliche Auswirkungen auf das Wohlbefinden haben kann. Für Personen die sich an der Grenze zu einer Unterfunktion befinden (niedrige Werte bei T3 und T4) stellt sich nach dem Training oft ein schlechtes Wohlbefinden ein, da mit Sport der Verbrauch von Schilddrüsenhormonen im Allgemeinen (besonders T3) steigt.
Hashimoto-Thyreoiditis-Patienten haben relativ hohen T4-Werte und im Verhältnis dazu niedrigen T3-Werte. Sie fühlen sich nach dem Training oft wohl, da mit Sport die Umwandlung von T4 in T3 angeregt wird.
Sofern es bei Hashimoto-Thyreoiditis-Patienten zu Beeinträchtigungen der Bein-, Atem- oder Bauchmuskulatur kommt, oder verstärkt Muskelkater auftritt, sollte der Eisengehalt im Blut überprüft werden. Mehr als 70% aller Betroffenen leiden unter Eisenmangel.
Exogene Schilddrüsenhormone im Bodybuilding
T3 regt die Fettverbrennung an, stimuliert den Muskelaufbau und verbessert die Regenerationsfähigkeit!
Diese 3 Eigenschaften von T3 machen es zu einem beliebten Dopingmittel, nicht nur im Bodybuilding, sondern auch in vielen anderen Sportarten.
T3 und Wettkampfdiät
Liothyronin (T3) ist im Bodybuilding hauptsächlich im Rahmen der Wettkampfdiät im Einsatz. Interessant ist besonders seine stimulierende Wirkung auf die Fettverbrennung. Es kommt unter der Verwendung von T3 dazu, dass alle Makronährstoffe (auch Eiweiß und Kohlenhydrate) verstärkt zur Energiegewinnung (ATP) herangezogen werden.










